Nous tenons à remercier Rym Aouchiche pour sa contribution.
Chaque année ce ne sont pas moins de 350 000 personnes qui apprennent
qu’elles ont un cancer à un âge médian de 67 ans.
À ce titre, la prévention et la prise en charge des patients atteints de
cancer représentent un véritable enjeu et une
priorité de santé publique, d’autant que 40% de ces cancers pourraient
être évités.
Notre objectif est ici de déterminer dans quelle mesure l’intelligence
artificielle (IA) peut sensiblement améliorer le
parcours de soins des patients atteints d’une pathologie qui, avec plus
de 150 000 décès chaque année, représente l’une
des deux principales causes de mortalité en France.
La pandémie de COVID-19 a eu un impact désastreux sur la prise en charge
des patients atteints de cancer dû à de très
fréquents retards de diagnostic, un report voire une absence de prise en
charge thérapeutique, des fermetures de centres
de soins et de blocs opératoires, etc.
Durant cette crise sanitaire sans précédent, l’utilisation d’outils de
santé numérique a connu un véritable boom,
condition sine qua non pour maintenir une communication entre le
patient
et les différents acteurs de son parcours de
soins et privilégier prise en charge et surveillance de la pathologie.
En quoi consiste l’intelligence artificielle (IA) en santé ?
L’IA a le potentiel de transformer le secteur de la santé en offrant de nouvelles solutions pour améliorer la prévention, le diagnostic, le traitement et la gestion des maladies sur de nombreuses aires thérapeutiques (oncologie, cardiologie, ophtalmologie tout particulièrement) à divers moments dans la chaine de valeur des traitements (recherche, développement, production, commercialisation) tout autant que du parcours de soins qui, pour faire simple, nous parait pouvoir s’organiser autour des cinq étapes suivantes :
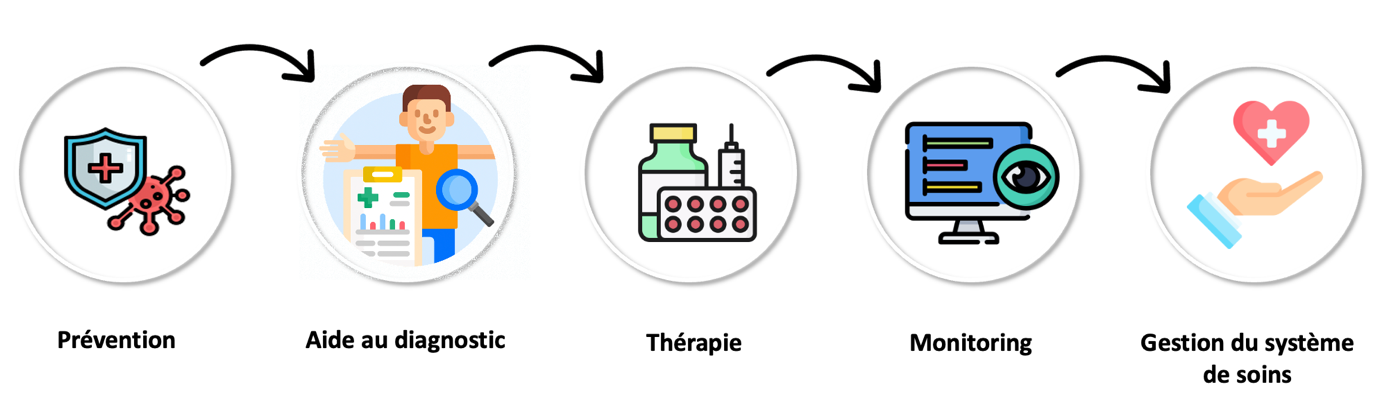
Dans ce contexte, ce sont six champs d’action principaux de l’IA qui
peuvent aujourd’hui être mis en exergue de façon
privilégiée :
1) Diagnostic médical : l'IA peut aider les médecins à poser des
diagnostics plus précis et rapides en analysant des
données médicales (images radiologiques, résultats de laboratoire,
antécédents médicaux spécifiques par exemple). Les
algorithmes d'IA peuvent détecter les signes précurseurs de maladies et
aider à identifier les traitements les plus
appropriés.
2) Assistance à la chirurgie : l'IA peut aider les chirurgiens à
planifier et à effectuer des interventions
chirurgicales complexes. Des robots chirurgicaux assistés permettent une
précision accrue et une récupération
post-opératoire plus rapide pour les patients.
3) Suivi des patients : l'IA peut être utilisée pour surveiller
les
signes vitaux des patients en temps réel (fréquence
cardiaque, pression artérielle, glycémie, etc.) et alerter les
professionnels de santé en cas d'anomalies. De ce fait,
la prise en charge de patients atteints de maladies chroniques et les
interventions précoces en cas de complications en
sont facilitées.
4) Personnalisation des traitements : l'IA peut prendre en compte
de
vastes volumes de données médicales pour déterminer
les traitements les plus appropriés pour les patients, en tenant compte
de leur profil génétique, de leur historique
médical, de leur mode de vie et nombre d'autres facteurs spécifiques.
Les traitements sont ainsi mieux personnalisés
permettant de meilleurs résultats.
5) Recherche médicale : l'IA peut accélérer le processus de
découverte
de nouveaux traitements en analysant de larges
quantités de données pour retenir des composés prometteurs et prédire
leur efficacité. Elle peut également accélérer la
recherche en identifiant les patients éligibles pour les essais
cliniques et en analysant les données générées par ces
essais.
6) Gestion des dossiers médicaux : l'IA peut automatiser la
gestion des
dossiers médicaux électroniques, améliorant
ainsi l'efficacité et la précision du traitement des données médicales,
tout en garantissant la confidentialité et la
sécurité des informations des patients.
Analyse et optimisation du parcours de soins par l’IA : pourquoi l’oncologie ?
Instauré par une loi du 13 aout 2004, le parcours de soins est défini
par l’Agence Nationale de Santé (ANS) comme la
prise en charge globale du patient et de l'usager sur un territoire
donné avec une meilleure attention portée à
l'individu et à ses choix, nécessitant l'action coordonnée des acteurs
de la prévention, du sanitaire, du médico-social
et du social en intégrant les facteurs déterminants de la santé que
sont l'hygiène, le mode de vie, l'éducation, le
milieu professionnel et l'environnement.
Le principal objectif de la mise en place d’un parcours de soins est de
faire en sorte que chaque patient puisse
bénéficier d’un suivi global, coordonné et aussi fluide que possible
entre son parcours en ville et à l’hôpital, d'une
gestion rigoureuse de son dossier médical, d’une prévention et d’un
suivi personnalisés.
En somme, de bénéficier au bon moment des meilleurs soins possibles par
les professionnels compétents au sein d’unités
adéquates.
Trois raisons nous ont amené à retenir l’oncologie pour aborder l’impact
de l’innovation numérique sur le parcours de
soin et la santé :
1) Les parcours de soins en oncologie sont extrêmement
complexes,
impliquant un grand nombre d’acteurs et des équipes
multidisciplinaires, soumises, comme le patient, à un enchainement
chronologique d’étapes imposées.
En plus de protocoles médicaux souvent lourds, les patients
doivent
également gérer un grand nombre de démarches
administratives qui rendent leur quotidien plus difficile encore.
2) Les parcours des patients atteints de cancer peuvent être
éminemment
variés. Le parcours dépend du type de cancer en
question, du stade auquel le diagnostic a pu être porté, des antécédents
médicaux personnels, etc.
3) Malgré leur fréquence, leur importance et leur complexité associées,
les parcours de soins en oncologie sont encore
trop peu numérisés à l’heure actuelle.
De notre point de vue, la contribution de l’IA à l’amélioration du parcours de soins en cancérologie peut être analysée à travers trois moments structurants : le dispositif d’annonce, la prise en charge thérapeutique, la surveillance et le suivi après traitement.
Le dispositif d’annonce
Le marché de l’IA dédié au diagnostic médical connait une très forte
dynamique. Ce marché devrait connaitre un taux de
croissance annuel de plus de 32% pour atteindre 3 milliards de dollars
en 2027.
Une demande particulièrement importante s’exprime déjà pour des
logiciels d’analyse d’imageries médicales hébergées
sur le cloud.
Pour nombre de spécialistes, c’est par l’image que va d’abord s’affirmer
l’IA, notamment dans la mammographie, le
scanner, l’IRM, le PET-scan et l'anatomopathologie. Ceci étant,
certaines limites techniques se font encore jour au sein
des centres hospitaliers. A titre d’exemple, il faut que les lames
d’anatomopathologie soient numérisées pour que les
lames puissent être stockées et aucun établissement français n’en a,
pour le moment, la capacité.
Il faudrait donc travailler en amont de la solution pour obtenir des
données numériques standardisées, fiables et de
qualité qui permettent ensuite que soient développés des modèles d’IA.
Ces modèles seraient aujourd’hui envisageables si
les données étaient partout numérisées car les solutions de diagnostic
numériques sont obtenues en compilant de larges
bases de données, hétérogènes -données structurées et non structurées
réunies : dossiers médicaux électroniques,
imageries médicales, analyses spécifiques, etc.
S’ajoute à ces complexités techniques et opératoires le fait que
l’oncologue souhaite rester décisionnaire et qu’il
convient de le rassurer, aujourd’hui encore. Ces solutions ne doivent
donc être comprises que comme outils de travail et
non se suffire à elles-mêmes. Le principal besoin exprimé par les
spécialistes reste le gain de temps : pouvoir prendre
en charge un volume de patients plus important en vue de lutter contre
une pénurie de personnels médicaux et
paramédicaux qui ne fait que s’aggraver.
La prise en charge thérapeutique et l’accompagnement
L’IA s’invite à chacune des étapes du parcours des patients atteints de
cancer, permettant ainsi aux professionnels de
santé de s’investir principalement sur des tâches à plus forte valeur
ajoutée.
De plus en plus de solutions d’IA permettent d’effectuer un choix de
première ligne thérapeutique standardisé.
L’oncologue pourrait ainsi consacrer plus de temps aux lignes de
traitements suivantes, par ailleurs fort onéreuses et,
de ce fait, véritables enjeux de santé publique.
Trois catégories de solutions de prise en charge et d’accompagnement
thérapeutiques peuvent être mises en place, ayant
recours à l’IA :
1) des outils de gestion organisationnelle, véritable gain de
temps pour
les médecins sur les tâches routinières
(gestion des flux administratifs, gestion de la patientèle, logiciels de
retranscription automatique pour remplir les
dossiers médicaux par exemple).
2) des outils d’analyse prédictive qui ouvrent de toutes
nouvelles
perspectives dans l’efficacité des traitements par la
collecte et l’exploitation de large quantités de données de patients
pour une classification selon certains critères
(déterminer à quel groupe un patient appartient et prédire ainsi
l’efficacité d’un traitement notamment).
3) des outils d’assistance chirurgicale pilotés par IA au bloc
opératoire, grâce à la robotique médicale (préparation,
modélisation, réalisation d’opérations chirurgicales de précision,
outils d’assistance microchirurgicaux). Ces
dispositifs concernent encore trop souvent des chirurgies peu complexes
(points de suture par exemple).
La surveillance et le suivi après traitement
La numérisation de la surveillance des patients atteints de cancer a
récemment connu une accélération sans
précédent. Comme nous l’avons souligné en introduction, la crise
sanitaire de Covid-19 est à l’origine de l’émergence
et du déploiement de solutions novatrices qui améliorent sensiblement
le parcours de soins des patients en oncologie.
1) Les dispositifs de télésurveillance
La télésurveillance permet à un professionnel d’interpréter à
distance, grâce à l’utilisation d’un dispositif
médical numérique, les données de santé du patient recueillies sur
son lieu de vie en vue de prendre des décisions
concernant sa prise en charge.
Les dispositifs de télésurveillance visent à améliorer l’état de
santé des patients par un suivi régulier. Grâce
à ces dispositifs, les professionnels de santé sont alertés en temps
réel de la dégradation éventuelle de l’état
de santé du patient et peuvent intervenir plus rapidement en adaptant
sa prise en charge.
2) Les chatbots
Avec les progrès de l’IA, l’utilisation des chabots (ou agents
conversationnels) s’est énormément développée.
Les agents conversationnels apportent des réponses aux questions que se
posent les patients selon trois modalités
possibles :
- les assistants qui apportent une réponse standard quel que soit
l’utilisateur ;
- les concierges qui adaptent leurs réponses en fonction de chaque
utilisateur ;
- les conseillers qui réalisent directement l’action souhaitée par
l’utilisateur.
Les agents conversationnels peuvent venir se greffer sur une large
palette d’applications (Messenger, Slack) et sont
disponibles sur une multitude d’appareils (smartphone, ordinateur,
tablette, etc.).
Les chatbots peuvent être utilisés tout au long du parcours de soins
en oncologie mais leur utilisation est
particulièrement pertinente au cours de la période de surveillance -une
période qui nécessite une vigilance et un
accompagnement continus, aidés par la constante « disponibilité » de
l’outil.
Les limites actuelles de l’IA en santé
Le développement de l’IA fait actuellement face à trois principales limites.
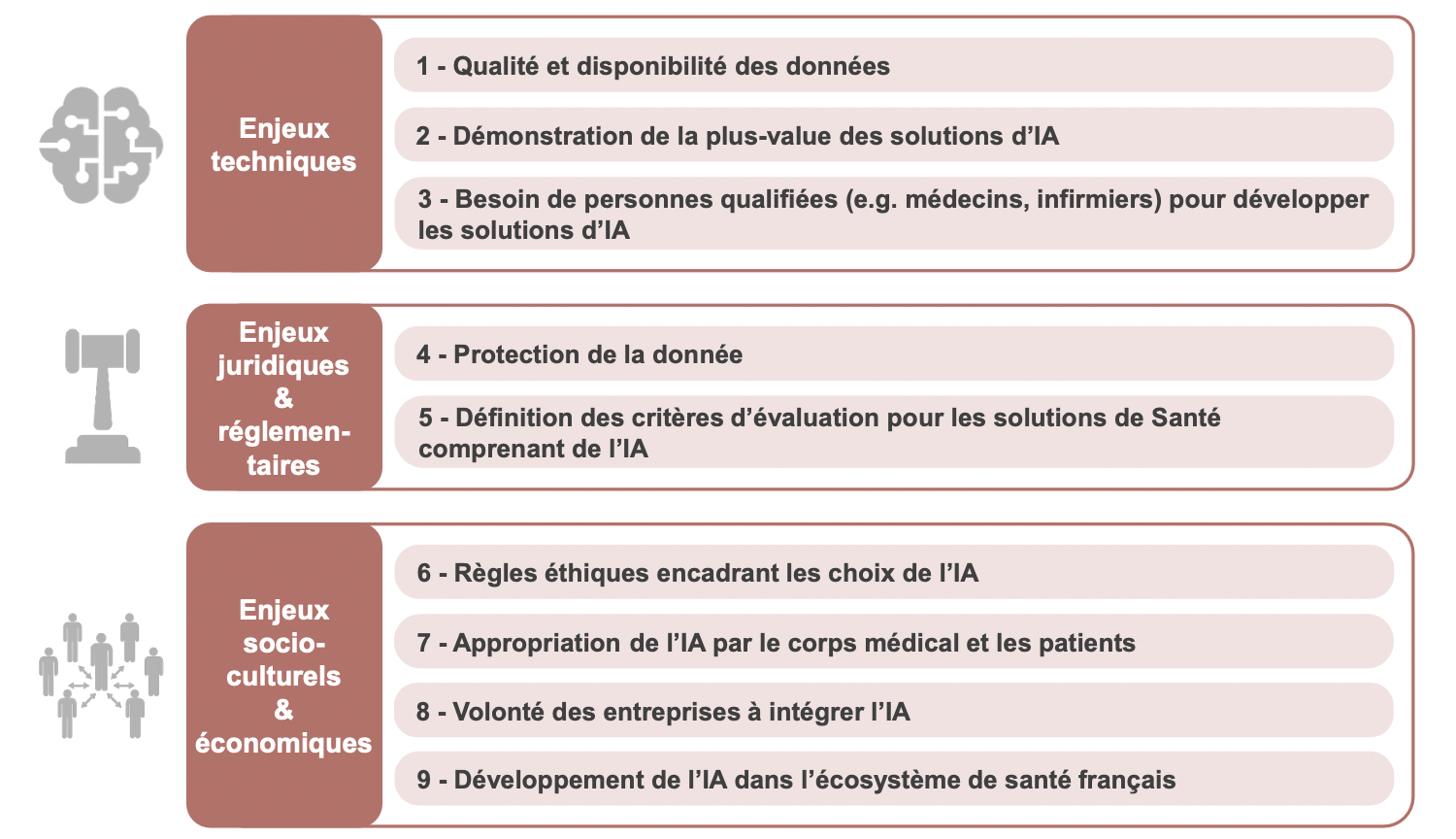
Classification des limites de l’IA (AEC Partners)
1) Des limites techniques
De plus en plus de données de santé sont disponibles en temps réel, et
ce notamment grâce à l’explosion des objets
connectés. Elles restent encore peu exploitables compte tenu de la
faible interopérabilité des bases de données entre
elles. Il devient donc urgent de développer des interfaces à la fois
compatibles et structurées pour pouvoir
entreprendre une consolidation de qualité afin d’améliorer l’analyse
d’ensemble.
C’est d’ailleurs dans cet esprit que le Health Data Hub a été créé en
2019, ayant pour ambition de favoriser la
constitution, l’utilisation et l’exploitation de méga-bases de données
de santé.
Autre problème et contrairement aux études cliniques portant sur les
médicaments, il n’existe toujours pas de design
d’études robuste démontrant l’efficacité avérée des solutions d’IA
proposées. Il est également nécessaire de
rappeler que la grande majorité des solutions d’IA se fonde sur des
techniques de deep learning. Les données utilisées
doivent pouvoir être comprises et validées par des professionnels de
santé. Il est donc nécessaire que les
entreprises d’IA recrutent puis forment un large panel de professionnels
de santé.
2) Des limites juridiques
La protection de l’information médicale est un véritable enjeu, sachant
que l’efficacité des solutions d’IA repose sur
la pertinence et la précision des données collectées. En France,
l’utilisation des données de santé est encadré par
la loi Informatique et Liberté de 1978 et, depuis 2018, par un
règlement européen sur la protection des données
personnelles, le RGPD.
Face à la Chine et aux États-Unis, une législation plus souple mais
protectrice, permettant de réguler les solutions
d’IA, a récemment été proposée par le Parlement européen avec l’AI
Act.
3) Des limites socio-culturelles
Les problèmes éthiques que posent les solutions d’IA sont un véritable
enjeu sociétal et une réelle source
d’inquiétude pour un grand nombre de praticiens et de spécialistes.
La Commission de réflexion sur l’éthique de la recherche en sciences
et technologie du numérique (Cerna) a rappelé,
sur un plan européen, l’importance de mettre en place des systèmes dont
le fonctionnement soit transparent et traçable.
Plusieurs études montrent d’ailleurs que les médecins avancent
certaines conditions préalables à l’utilisation des
solutions d’IA (transparence minimum sur le fonctionnement des
algorithmes utilisés, aval des autorités de santé, réel
bénéfice clinique, facilité d’utilisation notamment).
Conclusion : défis et opportunités de l’IA en santé
Le constat dressé par les oncologues est clair : beaucoup craignent
qu’avec l’IA, les systèmes de santé se
déshumanisent. Un effort de pédagogie reste encore un préalable
indispensable à toute solution proposée.
Et pourtant, l’IA peut réunir de véritables outils pour lutter contre
les déserts médicaux, faciliter la coordination
des soins entre praticiens, accélérer la gestion administrative des
dossiers médicaux, diminuer les délais du
diagnostic, améliorer la prise en charge thérapeutique.
Le recours généralisé à des solutions d’IA en santé ouvrirait la voie à
une transformation significative de la médecine,
passant d'une approche curative à une approche préventive et
prédictive.
Cette évolution présenterait des avantages significatifs tant pour les
patients que pour les professionnels de santé
dans l’accompagnement thérapeutique tout autant que la prise en charge
globale.
En intégrant l'IA dans les parcours de soins en santé, il deviendrait
possible de détecter plus précocement les signes
de la maladie, de prédire plus précisément les risques spécifiques à
chaque patient et de proposer des interventions
adaptées pour prévenir des facteurs d’aggravation avant qu'ils ne se
manifestent.
Cette transition vers une médecine préventive et prédictive permettrait
de réduire considérablement la charge de
morbidité, d'améliorer la qualité de vie des individus et de diminuer
les coûts liés aux soins de santé.
Pour que ces avantages soient pleinement réalisés, il est néanmoins
crucial d'impliquer l'ensemble des professionnels
concernés dans les réflexions en cours. La prise en charge des patients,
en cancérologie notamment, convoque souvent une
collaboration interdisciplinaire nécessitant que chaque acteur de santé
soit familiarisé avec les approches et les
outils de l'IA afin d’optimiser la qualité des soins et les résultats
thérapeutiques obtenus.